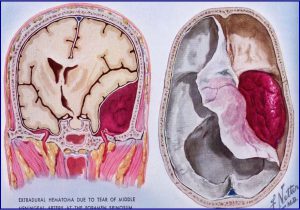
“MÁU TỤ NGOÀI MÀNG CỨNG LÀ CẤP CỨU TỐI CẤP TRONG CHẤN THƯƠNG NÓI CHUNG VÀ CHẤN THƯƠNG SỌ NÃO NÓI RIÊNG”
1.Chẩn đoán lâm sàng
1.1 Hỏi bệnh
– Xác định thời gian xảy ra tai nạn.
– Hoàn cảnh, cơ chế tai nạn : đầu cố định hay đầu di động.
– Diễn biến tri giác, các dấu hiệu ngay sau tai nạn : nôn, co giật, trào ngược…
– Tiền sử bệnh tật.
1.2 Đặc điểm lâm sàng
– Khoảng tỉnh : là khoảng thời gian bệnh nhõn hoàn toàn tỉnh tỏo từ khi tai nạn tới khi hụn mờ. Khoảng tỉnh càng ngắn thỡ tiờn lượng càng nặng. Thường chỉ gặp trong 60-70% trường hợp.
– Rối loạn tri giác :
Đánh giá tri giác theo bảng Glasgow( Glasgow Coma Scale : GCS)
| MẮT | TRẢ LỜI | VẬN ĐỘNG |
| Mở mắt tự nhiên= 4 | Đúng =5 | Làm đúng lệnh =6 |
| Gọi mở mắt = 3 | Lẫn lộn =4 | Gạt đúng khi đau =5 |
| Cấu mở mắt = 2 | Lời không thích hợp=3 | Gạt theo hướng =4 |
| Không mở mắt = 1 | Rên =2 | Gấp cứng =3 |
| Không =1 | Duỗi cứng =2 | |
| Không nhích =1 |
– Cao nhất là 15, thấp nhất là 3.
– Điểm GLASGOW giảm 2 điểm trở lên thì gọi là tri giác xấu đi.
– Thang điểm Glasgow không áp dụng: người say rượu, tâm thần, dùng thuốc an thần, trẻ em dưới 5 tuổi.
– Mục đích khám và theo dõi tri giác là phát hiện khoảng tỉnh.Bệnh nhân được coi là có khoảng tỉnh khi: Sau tai nạn bệnh nhân tỉnh hoặc mê nhưng sau đó tỉnh lại, sau 1 thời gian theo dõi bệnh nhân lại mê đi.
– Bệnh nhân có khoảng tỉnh thường do máu tụ trong sọ, thường là máu tụ ngoài màng cứng. Khoảng tỉnh càng dài tiên lượng càng tốt, càng ngắn tiên lượng càng xấu.
Dấu hiệu thần kinh khu trú:
- Đồng tử: Dãn đồng tử cùng bên có thương tổn từ từ tăng dần.
- Liệt vận động: liệt nửa người bên đối diện.
- Ngoài ra cú thể gặp các dấu hiệu : rung giật nhãn cầu (NMC hố sau) ; bán manh đồng danh (NMC chẩm).
- Một số dấu hiệu thần kinh khu trú khác: khó khám, nhất là khi bệnh nhân hôn mê: liệt dây thần kinh số VII ngoại vi(vỡ xương đá), mất khứu giác(vỡ tầng trước nền sọ), lác, mất vận nhãn(liệt dây III, IV, VI)…
Dấu hiệu thần kinh thực vật: thường gặp khi tình trạng bệnh nặng, nguy cơ tử vong cao
– Huyết áp thường tăng khi có tăng áp lực nội sọ.
– Mạch giảm dần khi có chèn ép nội sọ.
– Thở nhanh, không đều, chậm.
– Nhiệt độ tăng tiên lượng càng tồi. Dùng thuốc hạ sốt không kết quả.
1.3 Cận lâm sàng
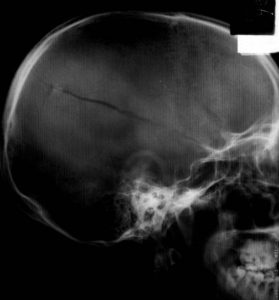
– Xq sọ không chuẩn bị : xác định đường vỡ xương, là dấu hiện định hướng vị trí máu tụ, đặc biệt là đường vỡ xương vùng thái dương.
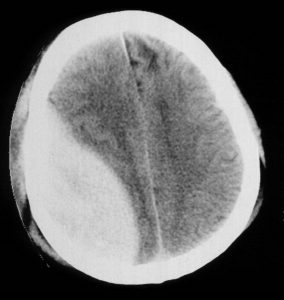
– Chụp cắt lớp vi tính : có giá trị chẩn đoán xác định cũng như theo dõi tiến triển của máu tụ NMC ko có biểu hiện lõm sàng.
Hình ảnh máu tụ NMC : hình thấu kính lồi hai mặt, sát xương sọ, tăng tỷ trọng, đồng nhất, khu trú (thường không vượt quá các khớp xương). Khối máu tụ có thể gây đè đẩy các tổ chức não xung quanh, đường giữa và hệ thống não thất
– Chụp động mạch cảnh qua da : ngày nay ít được áp dụng.
– Chụp cộng hưởng từ : ko áp dụng trong cấp cứu chấn thương.
Chẩn đoán xác định : dựa vào các biểu hiện lâm sàng và hình ảnh phim cắt lớp vi tính
-
Chỉ định mổ
2.1 Chỉ định mổ tuyệt đối:
- MTNMC lớn hơn 30cm^3.
- MTNMC có khoảng tỉnh.
- MTNMC có dấu hiệu thần kinh khu trú phối hợp.
- MTNMC có rối loạn tri giác.
- MTNMC có thể tích tăng dần trên các phim chụp CLVT kiểm tra.
2.2 Theo dõi sát:
MT NMC nhỏ hơn 30cm3 và có độ dày nhỏ hơn 15mm và đẩy đường giữa ít hơn 5mm ở bn có GCS nhỏ hơn 8 mà không kèm theo sự sụt giảm của các dấu hiệu khu trỳ
MTNMC nhỏ không có triệu chứng lâm sàng, không có đè đẩy các tổ chức xung quanh.
Cả hai trường hợp trên đều phải được theo dõi tại cơ sở chuyên khoa PTTK và phải được chụp CLVT kiểm tra khi có dấu hiệu tiến triển hoặc thường quy sau 24-48h.
TS.BS Nguyễn Vũ



