U MÀNG NÃO
Thuật ngữ u màng não là một tên chung chỉ những u xuất phát từ màng não được đặt tên bởi Harvey Cushing. Màng não là lớp màng bao quanh não và tủy sống. U màng não là khối u phát triển từ những tế bào của màng nhện (arachnoid cell), thường xếp theo kiểu hợp bào( meningiothelial meningioma), có ranh giới rõ. – U có thể xuất hiện ở thành xoang tĩnh mạch dọc trên, có thể ở nền sọ dọc theo cánh xương bướm hoặc trong não thất bên…. U có khả năng xâm lấn lớn và chèn ép nhiều tổ chức khác
- DỊCH TỄ HỌC
U màng não chiếm 15% các u trong sọ. Đối với người lớn tuổi từ 40 đến 60 là thường gặp nhất. Đàn bà chiếm ưu thế hơn đàn ông. Tuy nhiên, nó cũng thay đổi tùy theo vị trí của u, tỉ lệ 3:1 thường trên lều tiểu não; tỉ lệ 5:1 gặp ở tủy sống. U màng não hiếm gặp ở trẻ con, chiếm tỉ lệ khoảng 1,5 %. Nếu sảy ra ở trẻ con, u màng não thường có xu hướng ác tính và thường xảy ra đồng đều ở cả hai phái. 90% u màng não là trên lều và hiếm xuất hiện ở ngoài hệ thống thần kinh trung ương, đó là những dấu vết lạc chỗ của tế bào màng não.
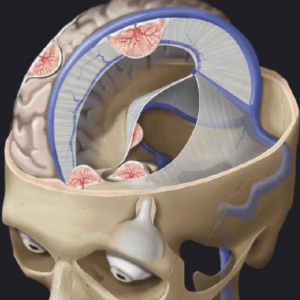
Hình 1: Vị trí thường gặp u màng não trong sọ: vòm sọ, liềm đại não, rìa xương
bướm, rãnh khứu, quanh yên
- MÔ SINH HỌC
U màng não được tạo ra từ tế bào bao màng nhện mà chủ yếu là từ lớp ngoài của hạt màng nhện, về lý thuyết cả hai các lá và siêu cấu trúc tạo nên u màng não. Tế bào bao màng nhện là một tập hợp hầu như thông dụng của nhung mao màng nhện tại các xoang tĩnh mạch màng cứng và các nhánh rộng của nó, u màng não có thể xuất hiện từ bất cứ nơi nào mà tế bào màng nhện khu trú. Các chùm tế bào màng nhện tại nền sọ được nghiên cứu rất sớm từ 1912 như tại mảnh sàng, vùng trung gian hố sọ giữa hoặc tại một khe hoặc lỗ nơi mà dây thần kinh sọ đi ra. U màng não của não của não thất xuất hiện từ dấu vết tế bào màng nhận nằm trong đám rối mạch mạc. Đối với u màng não ống sống có nguồn gốc xuất phát từ nhung mao màng nhện trong vùng lân cận của rễ thần kinh đi ra.
- DICH BỆNH HỌC
- Đại thể
U màng não thường có giới hạn rõ, tròn hoặc bầu dục và đôi khi có nhiều thùy. Nó chắc và màu hồng, độ chắc cũng thay đổi từ mềm cho tới cúng như đá. U màng não có dạng hình cầu bám chắc màng não, nếu u phát triển thì chỗ bám màng não cũng lan rộng them. Các mạch máu máu nuôi u cũng thay đổi theo độ phù quanh u và cũng không giống nhau. Phù quang u lan rộng đôi khi gặp ở u có kích thước nhỏ. Đối với u dạng giống như bánh xếp (Pancake) dưới một vùng xương dầy, đôi khi u màng não có hình dấu phẩy (coma) thường xuất hiện vùng rìa xương thái dương. Nhiều u màng não trong sọ chiếm tỉ lệ 5% – 10% thường có liên quan đến NF – 2.
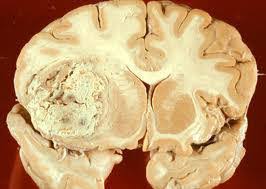
- Vi thể
U màng não có bản chất đặc trưng mô học là những lá để tạo ra chất thấu quang trung tâm mà cuối cùng vôi hóa để tạo thành thể cát (psammomatous); một dãy kết dính của nguyên bào sợi kéo dãn với nhận hẹp được tìm thấy trong loại nguyên bào sợi.
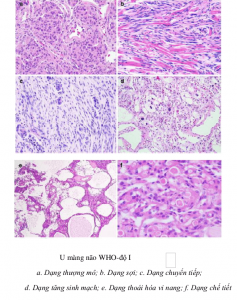
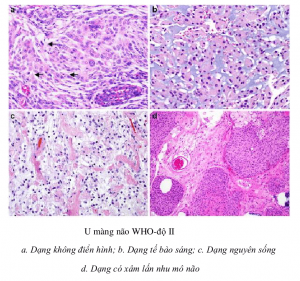
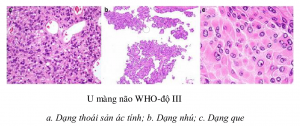
Về phân độ theo WHO ( Grading) các UMN được chia làm 3 bậc:
+ Độ I: Không có biệt hoá, lành tính chiếm hầu hết các trường hợp
+ Độ II: Có một số tế bào không điển hình (atypic), lành tính nhưng có thể chuyển dạng.
+ Độ III: Thoái sản hay giảm biệt hoá ác tính (malignant)
Trong ba nhóm trên, các bn được xếp loại độ II và III có tỉ lệ tái phát tại
chỗ, xâm lấn lân cận sau điều trị cao hơn hẳn so với độ I, ngoài ra thời gian
sống trung bình của hai nhóm này cũng thấp hơn so với độ I. Đối với BN độ II,
tỉ lệ sống sau 2 năm và 5 năm lần lượt là 93% và 73%, tỉ lệ này là 57% và 42%
đối với độ III
Tổ chức Y tế thế giới (WHO): UMN được phân loại thành 3 nhóm:
U màng não với mức độ tái phát chậm: WHO – độ I
– U màng não dạng thượng mô (Meningothelial Meningioma)
– U màng não dạng sợi (Fibrous Meningioma)
– U màng não dạng chuyển tiếp (Transitional Meningioma)
– U màng não dạng thể cát (Psammomatous Meningioma)
– U màng não dạng tăng sinh mạch (Angiomatous Meningioma)
– U màng não dạng thoái hóa vi nang (Microcystic Meningioma)
– U màng não dạng chế tiết (Secretory Meningioma)
– U màng não giàu tương bào lympho (Lymphoplasmacyterich)
– U màng não dạng chuyển sản (Metaplastic Meningioma)
U màng não với mức độ tái phát cao hơn: WHO – độ II
– U màng não không điển hình (Atypical Meningioma)
– U màng não dạng tế bào sáng (Clear cell Meningioma)
– U màng não xâm lấn nhu mô não (Brain invasive Meningioma)
– U màng não dạng nguyên sống (Chordoid Meningioma)
U màng não với mức độ tái phát rất cao: WHO – độ III
– U màng não dạng hình que (Rhabdoid Meningioma)
– U màng não dạng nhú (Papillary Meningioma)
– U màng não dạng thoái sản ác tính (Anaplastic Meningioma)
Nhiều loại u mới nhất hiện nay được mô tả như: Clear cell, rhabdoid và chordoid như là những u màng não có độ ác cao và dễ tái phát. U màng não ác tính được định nghĩa như là một nguyên bào thâm nhiễm, sự xâm lấn vỏ não và có thể di căn. Một loại khác là nguyên bào mạch máu có tương tự về mô học là loại hemangiopericytoma có tỷ lệ tái phát cao.
- Chẩn đoán
Biểu hiện lâm sàng.
Dấu hiệu và triệu chứng lâm sàng của u màng não thường liên quan đến vị trí và kích thước u.
Động kinh là một dấu hiệu có ý nghĩa, gặp khoảng 20%-25%. Vùng cuống u có khuynh hướng dày xương tại vùng đó. Do u màng não là một u nằm ngoài trục, khi u lớn thường chèn ép vào vỏ não gây nên các triệu chứng và hội chứng lâm sàng, đôi lúc có những trường hợp u rất to nhưng không có biểu hiện gì ngoài triệu chứng đau đầu nhưng cũng không đặc hiệu, vì đau đầu không nặng và vị trí đau không điển hình tại vùng có u.
Một vài trường hợp u màng não vùng trán, u dây I có thể xuất hiện hội chứng Foster Kennedy, có nghĩa là teo gai thị cùng bên với thương tổn và phù gai thị phía đối bên; Còn đối với u màng não vùng đỉnh-chẩm khi có chèn ép vào vùng khe cựa, vùng 17 và 18 trên bản đồ Broadman sẽ có biểu hiện bán manh ¼ của cả hai mắt. Nếu u màng não xuất hiện tại vùng rãnh trung tâm, nhất là tại hồi trán lên, vùng vận động của hình người lộn ngược Penfield sẽ có liệt vận động không đồng đêu.
Diễn biến lâm sàng u màng não kéo dài nhiều năm cho đến khi u rất to mới phát hiện được trên CT hoặc MRI não vì các triệu chứng rất nghèo nàn, ngoại trừ triệu chứng đâu đầu có sớm nhưng không phải là điển hình.
Chẩn đoán hình ảnh
X quang quy ước là một biện pháp thường quy, không phải giữ vai trò chẩn đoán u màng não nhưng cũng có một vài dấu hiệu gián tiếp như dày xương hoặc hủy xương có thể là một gợi ý nhỏ để tầm soát u màng não.
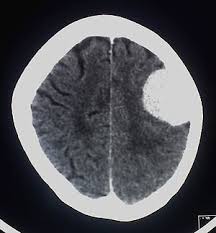
Ct scan đầu là một biện pháp chần đoán xác định với một khối ngấm thuốc đồng đều, có bờ rõ. Phù não quang u được thấy rõ trên Ct scan.
Cộng hưởng từ là biện pháp tốt nhất hiện nay và cũng là một biện pháp chọn lựa cho các nhà phẫu thuật thần kinh cũng như các nhà thần kinh học. Cộng hưởng từ (MRI) với Gadolinium sẽ giúp chẩn đoán xác định tốt hơn với các tiêu chí sau:
- Xác định vị trí khối u
- Kích thước u
- Xâm lấn của u tới các cấu trúc xung quanh
- Dự đoán bản chất u
- Độ phù quang u
- Dãn não thất hay không dãn não thất
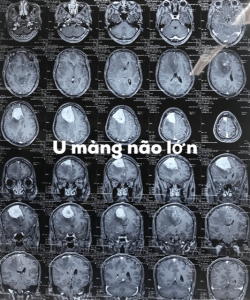
Cộng hưởng từ động mạch MRA và cộng hưởng từ tĩnh mạch (MRV) gần giống như chụp mạch máu số hóa xóa nền quy ước. Vì MRA và MRV là phương pháp chụp mạch máu không xâm lấn để cho thấy những mạch máu vào nuôi u và các tĩnh mạch dẫn lưu để xác định kế hoạch phẫu thuật. MRA cho thấy hình ảnh giải phẫu của động mạch, co thắt động mạch và thường là mạch máu trong u. MRV cho thấy các tĩnh mạch dẫn lưu hoặc tắc xoang tĩnh mạch. Chụp mạch máu số hóa xóa nên (DSA) là một phương pháp cần thiết đối với các u màng não có đậm độ cao (tỉ trọng) trên Ct scan hoặc bắt tín hiệu cao trên MRI nhằm khảo sát thêm mạch máu nuôi u. Qua đó dùng biện pháp tắc mạch máu lớn nuôi u trước mổ để đảm bảo an toàn trong phẫu thuật. Vì tắc mạch trước mổ có thể giúp phẫu thuật viên cắt bỏ u hoàn toàn khi dựa trên DSA kiểm soát cẩn thận mạch máu và nuôi u.
- Điều trị
U màng não thường là u phát triển chậm, lành tính, vì vậy lấy toàn bộ u là một biện pháp tối ưu. Tuy nhiên có một vài u dính vào cấu trúc sinh tồn và cấu trúc mạch máu là một thách thức không nhỏ đối với các phẫu thuật viên thần kinh khi loại bỏ hoàn toàn các u này. Chọn lựa đường vào u và áp dụng kỹ thuật vi phẫu là một phương pháp hữu hiệu nhất để loại bỏ hoàn toàn u nhằm cải thiện chất lượng sống tốt hơn. Vì là một u lành tính nên tỉ lệ lấy toàn bộ u từ 80%-90%. Nếu đã lấy toàn bộ u không cần xạ trị (radiotherapy) hoặc xạ phẫu (radiosurgery) sau mổ.
Kết quả xạ trị trong điều trị u màng não cũng còn nhiều hạn chế. Đối với các u màng não ác tính và hemangiopericytoma được khuyến cáo xạ trị. Xạ phẫu với liều cao phải vào đúng đích của u mới có hy vọng làm cho kích thước của u nhỏ lại hoặc ổn định kích thước. Xạ phẫu thường được dùng cho các u màng não có kích thước nhỏ, đường kính dưới 2cm đường kính. Xạ phẫu là một phương pháp có thể làm cho kích thước khối u có thể nhỏ lại hoặc thể tích u phát triển chậm khi chưa cắt bỏ hoàn toàn u. Khi chỉ định xạ phẫu cần phải xem xét và đánh giá thận trọng đối với những u màng não có kích thước thích hợp sau phẫu thuật còn để lại phần nhỏ u, hoặc những u rất nhỏ ở vị trí sâu, hoặc những người già có u màng não rất nhỏ và những u màng não tái phát nhưng không thể mổ lại.
Đối với các u màng não lành tính, xạ trị phân liều là một chỉ định cứu chữa cho những u không mổ, đối với những u còn để lại sau mổ, hoặc những u tái phát không có chỉ định mổ mà nó vượt ngoài chỉ định xạ phẫu.
Có nhiều biện pháp nội khoa được xem xét trong điều trị u màng não là chất đối kháng nội tiết như Tamoxifen, Mifepristone (RU486) cũng được sử dụng để làm ổn định thể tích u do đáp ứng một phần của chất này. Cũng có những nghiên cứu liên quan đến Hydroxyurea và Interferon – 2B là những chất tương tự cũng làm cho thể tích u ổn định. Hiện nay điều trị nội khoa cũng là một chọn lựa đối với u màng não không thể cắt bỏ tận gốc và có xu hướng tái phát. Hóa trị liệu bổ xung cho các u màng não ác tính là cần thiết nhưng hiệu quả vẫn còn nhiều bàn cãi.
TS.BS Nguyễn Vũ



